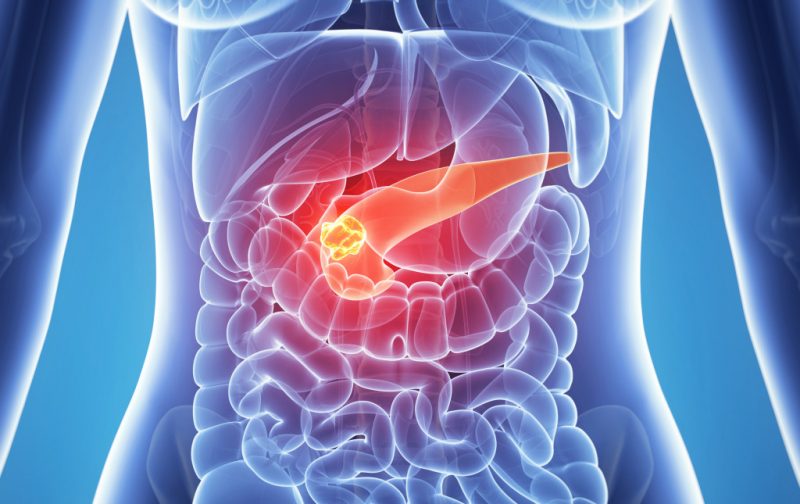
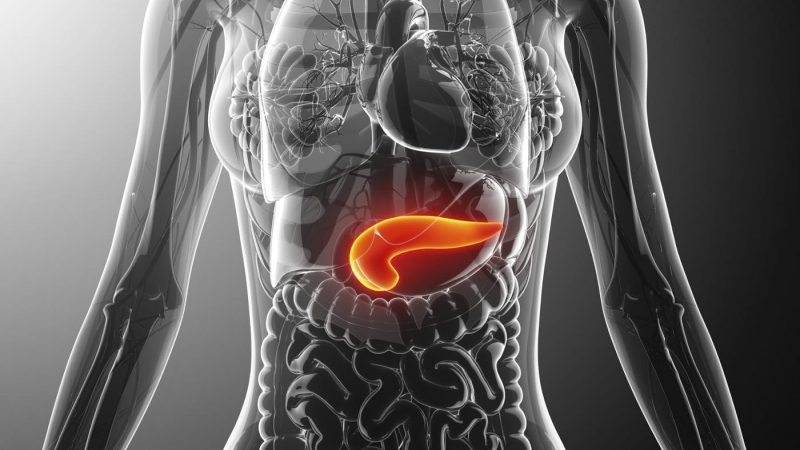
Poruchy funkcie pankreasu sú často sprevádzané silnými bolestivými pocitmi a dostatočne komplikujú obvyklý priebeh každodenného života pacienta. Pankreatitída sa považuje za jednu z najbežnejších chorôb tohto typu. Ako rozpoznať a ako liečiť pankreatitídu, existujú účinné opatrenia na prevenciu tohto ochorenia?
Obsah materiálu:
Príčiny a príznaky pankreatitídy
Príčiny pankreatitídy sa môžu líšiť v závislosti od pohlavia a veku pacienta.
Príčiny pankreatitídy u mužov:
- Časté pitie, ktoré spôsobuje „alkoholickú“ pankreatitídu.
- Nedodržanie zásad zdravej výživy, zneužívanie tukových a slaných potravín.
- Ignorujúc typické príznaky patológie a exacerbácie, ktorých výsledkom je často zanedbávaná pankreatitída.
Dôvody výskytu ženskej pankreatitídy:
- Gallstoneova choroba (schopná spôsobiť cholecystitídu spolu s pankreatitídou).
- Hormonálne poruchy, ktoré vyvolávajú zápal pankreasu (menopauza, obdobie tehotenstva, priebeh perorálnej antikoncepcie).
- Hladovanie, strava.
Príčiny pankreatitídy u detí:
- Poranenia alebo pooperačné následky vedúce k poškodeniu tkanív / kanálikov žľazy.
- Dedičná náchylnosť na potravinové alergie, chronické zápalové procesy, nadmerná tvorba žalúdočnej šťavy.
Sekundárna pankreatitída sa môže vyvinúť ako symptóm rôznych patologických stavov a v dôsledku poranení peritoneálnych orgánov, predchádzajúcich operácií atď.
Tento stav môže byť navyše spôsobený nasledujúcimi patológiami:
- neinfekčná hepatitída;
- gastritídu;
- cirhóza pečene;
- žlčová dyskinéza;
- črevné infekcie.
Niektoré štatistiky! V približne 30% prípadov nie je možné určiť presnú príčinu vývoja pankreatitídy.
Stáva sa, že človek nemá podozrenie na prítomnosť pankreatitídy.
Mali by ste vyhľadať lekársku pomoc a všimnúť si nasledujúce príznaky skorého štádia choroby:
- časté pálenie záhy, grganie;
- pretrvávajúci pocit ťažkosti v žalúdku;
- plynatosť;
- zvýšenie telesnej teploty;
- nevoľnosť, vracanie, hnačka.
 Jeden alebo viac z týchto príznakov sa môže stať spoločníkom zápalového procesu v pankrease.
Jeden alebo viac z týchto príznakov sa môže stať spoločníkom zápalového procesu v pankrease.
Chronická choroba pankreasu
Chronická pankreatitída je vo svojich prejavoch veľmi podobná svojej akútnej forme, jej príznaky sa však často zmierňujú. Niekedy je chronická forma pozorovaná, ak pacient zneužíva mastné korenené jedlá, alkohol.
Pacienti niekedy majú hnačku, nechutenstvo, nadúvanie. Okrem toho sa táto forma choroby vyznačuje grganím a nadmerným slinením. Zároveň sa môže nahromadiť toľko slín, že ho bude musieť pacient neustále pľuvať.
V niektorých prípadoch sa na pozadí chronickej pankreatitídy môžu vyskytnúť cukrovka, žltačka a nervové poruchy - človek je rozrušený a podráždený, niekedy upadá do depresie.
Chronická patológia sa môže vyskytnúť v dvoch formách:
- V počiatočnej fáze sú príznaky choroby relatívne mierne. Ochorenie je možné pociťovať mnoho rokov, ale vážne ho neruší.
- Exacerbácia chronickej pankreatitídy je často neoddeliteľne spojená s výživovými charakteristikami pacienta. Príznaky choroby začínajú pacienta obťažovať častejšie.
Známky chronickej formy ochorenia a nedostatok včasnej liečby, ktoré sa zanedbávajú, môžu v budúcnosti vyvolať rakovinu pankreasu.
Akútna pankreatitída
Za hlavný príznak akútnej pankreatitídy u dospelých a detí sa považuje bolesť v oblasti pod žalúdkom v ľavej hypochondrii. Nepriaznivé pocity môžu byť niekedy lokalizované v oblasti ramien alebo obličiek vľavo. Preto sú príznaky akútnej pankreatitídy často zamieňané s patológiami srdca.
 Okrem silnej bolesti, ktorá sprevádza záchvat pankreatitídy a často spôsobuje šok, môže pacient trpieť zvracaním, hnačkou alebo naopak zápchou. Brucho bude opuchnuté a tvrdé. Ďalším znakom je prudký skok v indikátoroch tlaku, sprevádzaný búšením srdca a dýchavičnosťou.
Okrem silnej bolesti, ktorá sprevádza záchvat pankreatitídy a často spôsobuje šok, môže pacient trpieť zvracaním, hnačkou alebo naopak zápchou. Brucho bude opuchnuté a tvrdé. Ďalším znakom je prudký skok v indikátoroch tlaku, sprevádzaný búšením srdca a dýchavičnosťou.
Patológia môže niekedy vyvolať namodralé škvrny v dolnej časti chrbta a pupku. Okrem toho môže byť také ochorenie impulzom pre rozvoj žltačky alebo zlyhania obličiek.
Deti počas záchvatu môžu pociťovať silnú bolesť pod jamkou žalúdka alebo v bedrovej oblasti, sprevádzanú hypertermiou a blednutím alebo zožltnutím kože. Skléra očí môže tiež mať atypický žltý odtieň. Zvracanie takmer neprináša úľavu, v posledných stopách žlče sú sledované.
diagnostika
V procese diagnostiky pankreatitídy gastroenterológ používa inštrumentálne a laboratórne výskumné metódy:
- Celkový krvný test (detekcia zápalu).
- Biochemický krvný test (stanovenie hladiny enzýmov). U pacientov s pankreatitídou hladina alfa-amylázy desaťkrát prekračuje normu.
- Krvný test na cukor. Vykonané na sledovanie hodnôt glukózy.
- Rozbor moču. Stopy amylázy v moči sú často považované za prekurzory akútnej pankreatitídy.
- X-ray peritoneálnych orgánov.
- Počítačová tomografia
- Coprogram (analýza výkalov) .https: //www.youtube.com/watch? V = PY-jBJU1hj8
V niektorých prípadoch sa pacientovi odporúča ultrazvuk peritoneálnych orgánov na sledovanie zmien v žľaze. Pomocou tejto diagnostickej metódy môžete sledovať typické prejavy pankreatitídy: nerovnaké okraje orgánu, zmenu jeho tvaru alebo prítomnosť cysty.
Liečba drogami
Lieky používané na liečbu pankreatitídy by mali eliminovať akútny zápal a účinky patogénnych faktorov.
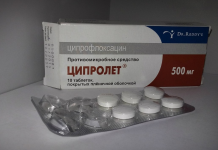
 V období exacerbácie potrebuje žľaza funkčný odpočinok, ktorý poskytuje lôžko a šetrný pôst: antacidy (Almagel alebo Bourget elixír) by sa mali používať 5-6 krát denne. S exacerbáciou sa predpisujú ranitidín a histodil. V prípade infekcie sa odporúčajú antibiotiká Gentamicín a Ampicilín.
V období exacerbácie potrebuje žľaza funkčný odpočinok, ktorý poskytuje lôžko a šetrný pôst: antacidy (Almagel alebo Bourget elixír) by sa mali používať 5-6 krát denne. S exacerbáciou sa predpisujú ranitidín a histodil. V prípade infekcie sa odporúčajú antibiotiká Gentamicín a Ampicilín.
Na odstránenie bolesti sú predpísané antispasmodiká No-Shpa alebo Papaverin, a keď sú zosilnené, nachádzajú sa Analgin a Baralgin.
Dieta pankreatitídy
Okrem užívania tabliet a iných liekov na pankreatitídu by mal pacient dodržiavať špeciálnu diétu.
Na zmiernenie príznakov patológie by sa z ponuky mali vylúčiť nasledujúce produkty:
- výrobky z muffínu, cesta;
- vývary z rýb a mäsa;
- mastné, solené mäso, ryby;
- údené mäso, konzervy;
- niektoré druhy obilnín (jačmeň, kukurica, proso);
- trochu zeleniny (kapusta, korenie, reďkovka);
- sladkosti, čokoláda, džem;
- Sýtené nápoje, kakao, káva;
- omáčky, koreniny, chuťové prísady.
Povolené jesť potraviny zo zoznamu:
- obilniny (okrem zakázaných);
- ryby s nízkym obsahom tuku, mäso, tvaroh;
- vajcia s mäkkým varom;
- parené pudingy;
- maslo (do 30 gramov);
- zelenina (okrem zakázaných);
- nesladené želé a želé;
- minerálna nesýtená voda, čaj.
Odporúčania pre stravovací režim pri chronickej a akútnej pankreatitíde:
- Pacient musí sledovať stanovené menu najmenej 2 mesiace.
- Denne by sa malo spotrebovať najmenej 1,5 litra tekutiny, pričom sa príjem rozdelí na 200 ml dávky. Je užitočné použiť šípkový vývar, čaj.
- V akútnom štádiu je najlepšie nechať pacienta hladovať 1-2 dni. Tento postup by sa však mal vykonávať iba po súhlase lekára. Dostať sa z pôstu sa oplatí postupne.
- Bielkovinové výrobky bez tuku by mali byť varené alebo spracované parou.
- Porcie jedla by mali byť malé a počet jedál by mal byť 5-6 krát denne.
- Najlepšie je jesť v tekutej alebo polotekutej forme.
Remisia chronickej pankreatitídy si vyžaduje dodržiavanie nasledujúcich odporúčaní:
- konzumujú viac bielkovinových potravín a znižujú príjem uhľohydrátov a tukov;
- minimalizujte množstvo spotrebovanej soli (nie viac ako 6 g za deň).
Pre vašu informáciu! Fáza exacerbácie sa často vyskytuje, keď pacient náhle zmení svoje stravovacie návyky. Napríklad, ak po nejakej dobe po strave začne zneužívať výrobky zo zakázaného zoznamu.
Chirurgické ošetrenie
Chirurgická liečba pankreatitídy sa odporúča, ak existuje niekoľko indikácií:
- pankreatické ascity;
- intraduktálne krvácanie;
- stenóza duodena alebo pankreasu;
- patológia nepodliehajúca konzervatívnej liečbe.
Medzi najbežnejšie chirurgické metódy pri pankreatitíde patria:
- Resekcia distálnej žľazy. Spočíva v odstránení tela a chvosta orgánu. Odporúča sa, ak lézia nezachytáva celú žľazu.
- Medzisúčetová resekcia. Zahŕňa odstránenie tela, chvosta a časti hlavy orgánu. V tomto prípade sa zachovajú oblasti susediace s dvanástnikom. Je určený na úplné poškodenie žľazy.
- Necrosectomy. Existujúca tvorba tekutín podlieha prepichnutiu, po ktorom sa potrubia premyjú.
Operácie sa môžu vykonávať pod kontrolou röntgenových lúčov a ultrazvuku.
Prevencia nových exacerbácií
Za najlepšiu prevenciu pankreatitídy sa považuje odmietnutie častého užívania alkoholu a tabakových výrobkov.
Mali by ste sa tiež riadiť zásadami zdravej výživy - minimalizovať množstvo tukových a korenených jedál, pravidelne jesť v malých porciách. Menu by malo obsahovať dostatočné množstvo stopových prvkov a vitamínov.
Pri najmenšej sťažnosti na porušenie tráviaceho traktu by ste sa mali obrátiť na gastroenterológa.
Metódy liečby pankreatitídy do značnej miery závisia od veku pacienta, ako aj od stupňa zanedbania choroby. Aby sa predišlo exacerbáciám a súvisiacim komplikáciám, odporúča sa, aby ľudia so zdravou a už chorou pankreatitídou pozorne sledovali svoj životný štýl a stravu.
Ak boli konzervatívne metódy liečby bezmocné, pacient je indikovaný na chirurgický zákrok.